同样感染 HPV,为什么有些人发展为宫颈癌,有些人却没事?
2026-03-30
拿到 HPV 阳性的报告单,不少女性都会陷入恐慌,总觉得自己已经站在了宫颈癌的边缘。可现实却是,身边同样感染 HPV 的人,有的短短半年就转阴恢复,有的却一步步发展成癌前病变甚至宫颈癌。明明都是感染了同一种病毒,结局为何天差地别?答案其实藏在病毒、身体、环境的多重差异里。
一、免疫力:决定 HPV 是走是留的核心守门员
HPV 感染就像宫颈部位的一场 “病毒性感冒”,能不能痊愈,全看免疫系统够不够给力。绝大多数女性感染 HPV 后,自身的免疫细胞会在 1~2 年内主动识别并清除病毒,全程没有任何不适,甚至很多人都不知道自己曾经感染过。这也是为什么 80%~90% 的 HPV 感染者,最终都能平安无事。

可如果免疫力长期 “掉线”,病毒就会赖在体内不走。长期熬夜、精神压力过大、过度节食、患有艾滋病,或是因为器官移植、自身免疫病需要服用免疫抑制药物的人群,免疫细胞无法有效对抗 HPV,病毒就会持续感染,慢慢损伤宫颈细胞。其中 HIV 感染者的宫颈癌风险,更是普通女性的 6 倍,免疫力的差距,直接拉开了感染后的不同命运。
二、病毒分型:有的只是小麻烦,有的暗藏致癌风险
HPV 家族庞大,并非所有成员都有致癌能力,分型不同,带来的风险天差地别。低危型 HPV 以 6、11 型为主,这类病毒只会引起尖锐湿疣等良性疣体,基本不会引发癌变,就算感染,也只是皮肤黏膜的小问题,及时处理就能恢复。
而高危型 HPV 才是宫颈癌的真正元凶,尤其是 16、18 型,包揽了全球 70% 以上的宫颈癌病例,31、33、52、58 等分型也有较强的致癌性。感染低危型 HPV,基本不用担心癌变;可一旦感染高危型,且病毒持续存在,宫颈细胞就会逐渐出现异常,一步步走向病变。更关键的是,高危型 HPV 感染往往没有明显症状,更容易被忽视。
三、宫颈 “土壤”:环境越差,病毒越容易扎根作恶
同样的病毒,在健康的宫颈环境里很难长期存活,可一旦宫颈 “土壤” 受损,病毒就会趁虚而入、持续作乱。多次分娩、反复人工流产会让宫颈黏膜反复破损修复,给病毒入侵提供机会;长期宫颈炎、阴道菌群失衡,会破坏宫颈局部的保护屏障,让 HPV 更容易附着在细胞上;长期吸烟、服用短效避孕药超过 10 年,也会损伤宫颈细胞,削弱局部抵抗力,让病毒更易 “安营扎寨”。
简单来说,宫颈环境越健康,病毒越难停留;宫颈损伤越多、炎症越重,病毒持续感染的概率就越高,癌变风险也会随之翻倍。
四、基因整合:藏在细胞里的隐形风险开关
近些年的医学研究揭开了一个关键秘密:HPV 病毒进入人体后,会和人体基因发生整合,而整合的方式,直接决定了是否会癌变。有些整合属于 “沉默型”,病毒均匀分布在基因中,不会刺激细胞异常增殖,对健康几乎没有影响;可另一种 “转录型” 整合,会激活病毒的致癌基因,让细胞失去正常的生长控制,疯狂分裂增殖,最终形成癌前病变甚至癌症。
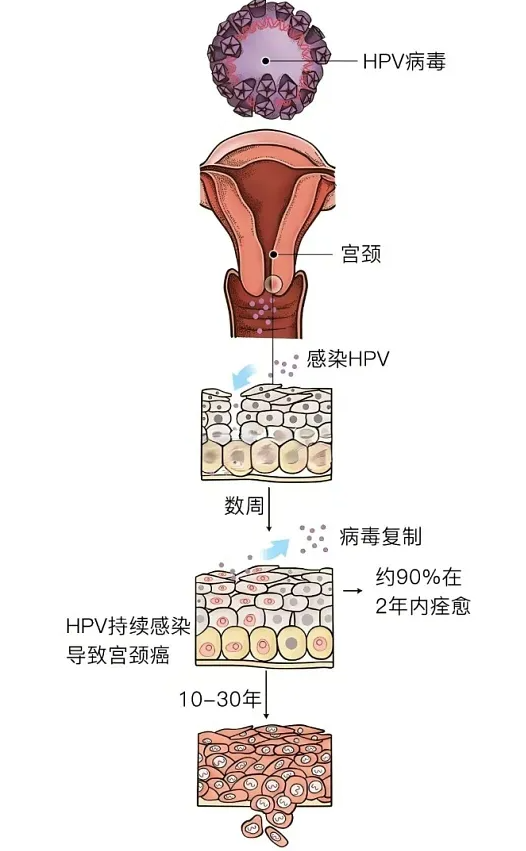
这种整合差异是每个人独有的,也是为什么同样是高危型 HPV 持续感染,只有少数人会发展为宫颈癌的重要原因。好在这种风险可以通过医学检测初步判断,能帮助医生更精准地识别高危人群。
五、做好两件事,就能把癌变风险拦在门外
其实不用因为 HPV 阳性过度焦虑,宫颈癌是目前唯一病因明确、可防可控的恶性肿瘤。适龄女性尽早接种 HPV 疫苗,9~14 岁未发生性行为时接种效果最好,45 岁以内都能接种,二价疫苗就能预防最危险的 16、18 型病毒,不必盲目追求高价数。有性生活的女性,30~65 岁定期做 HPV 和 TCT 联合筛查,能在癌前病变阶段就发现问题,及时干预就能阻断癌变。

感染 HPV 不代表一定会得癌,真正可怕的不是病毒本身,而是忽视风险、过度焦虑。养好免疫力、做好筛查和防护,就能牢牢守住宫颈健康,不用再为一次阳性结果担惊受怕。
医院介绍
郑州誉美肿瘤医院作为中美医疗集团旗下、经郑州市卫健委批准设立的二级肿瘤专科医院,可为广大女性提供 HPV 精准筛查、宫颈病变规范诊疗、宫颈癌全周期管理的一站式健康服务。
我院妇科肿瘤 MDT 多学科专家团队强强联合,依托精准筛查技术与特色中西医结合诊疗体系,为女性朋友搭建起全流程诊疗守护体系:从 HPV 感染风险评估、专业阴道镜检查、宫颈病变微创治疗,到宫颈癌手术、放化疗以及术后康复调养,全程为您的健康保驾护航。
针对高危 HPV 持续感染、宫颈癌前病变、早期宫颈癌等问题,我院会量身定制个体化诊疗方案,在保障治疗效果的同时,充分兼顾女性的生理健康与生活质量,让每一位患者都能在专业、安心、有温度的诊疗环境中直面病痛、重获健康。