别让 “小毛病” 拖成致命危机!“癌症之王” 胰腺癌的伪装术,很多人都中招了
2025-11-19
肚子绞着疼得直不起身,随口一句 “吃坏肚子了” 就糊弄过去;眼白突然泛黄,还自我开脱 “肯定是熬夜刷手机熬的”…… 生活里这些被你随手忽略的身体异常,可能正藏着最凶险的 “暗箭”—— 有着 “癌症之王” 称号的胰腺癌,或许已悄悄向你逼近。
2020 年,我国胰腺癌新发病例对应的死亡人数已超 12 万;近 20 年间,其发病率硬生生攀升了 40%。它之所以让人谈之色变,不仅因为致死率高到惊人,更在于早期症状满是 “迷惑性”,总披着 “普通小病” 的外衣,等确诊时,往往已发展到晚期。今天,我们就通过两个真实案例,拆解胰腺癌的 “伪装套路”,帮你揪出那些容易被漏掉的生命预警信号。
手术室内,麻醉剂让周先生陷入沉睡,他腹部那道长达 20 厘米的手术切口,宛如一道狰狞的印记,诉说着与胰腺癌的激烈抗争。而就在几个月前,他还是个精力充沛的中年人,直到某天洗澡时,他突然发现自己的皮肤、眼白都染上了不正常的黄色 —— 这是典型的黄疸症状。
“我一直以为是肝脏出了问题,毕竟家里没人得过胰腺相关的病。” 周先生事后回忆道。可他不知道的是,自己的舅舅曾因胰腺癌离世,从确诊到生命终结仅半年时间。这份家族病史带来的恐惧,让周先生一度抗拒治疗:“要是手术后也只能活一年半载,我真不想遭这份罪。”
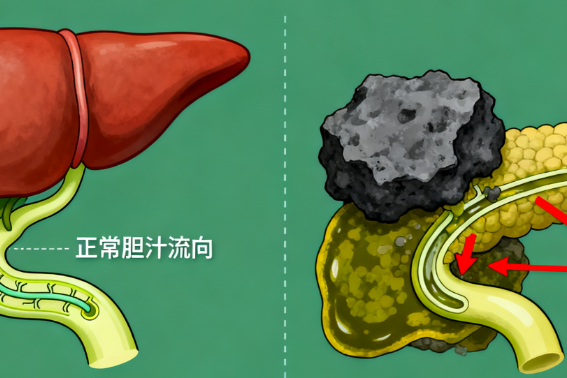
事实上,周先生的黄疸反而成了 “救命信号”。胰腺癌引发的黄疸多为阻塞性黄疸—— 由于肿瘤压迫胆管,导致胆汁无法正常排出,进而使皮肤、黏膜发黄,尿液颜色加深。但这种症状与肝炎、胆囊炎的表现高度相似,因此很多早期患者会被误诊。更危险的是,若肿瘤位于胰体、胰尾,早期可能完全不会出现黄疸,等到症状明显时,癌细胞往往已扩散。
周先生的手术难度极大:医生需要切断部分受肿瘤侵犯的血管,再接入人造血管,每一步都关乎生死。即便手术成功,他还要面对胰瘘、胆瘘、腹腔感染等多种并发症的风险,未来的康复之路充满未知。
和周先生一样,重庆的李先生也曾被胰腺癌 “伪装” 的症状误导。他长期在饭后感到肠胃不适,自认为是胃炎,便自行购买胃药服用,可症状不仅没有缓解,反而逐渐加重 —— 上腹部疼痛越来越频繁,甚至蔓延到腰背部,一个月内体重骤降 8 斤。直到某天他突然晕倒被送往医院,才被确诊为胰腺癌,且肿瘤位置靠近血管,手术风险极高。
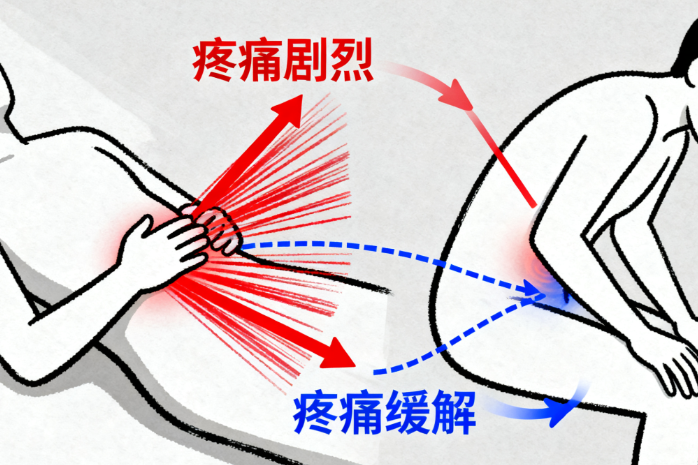
胰腺癌为何总被误认为胃病?因为它引发的疼痛与胃部不适十分相似:早期多为上腹闷胀、隐痛,时轻时重,夜间症状会更明显;随着病情发展,疼痛会逐渐加深,甚至转为持续性胀痛,还可能放射到腰背部。更关键的是,胰腺癌引起的腹痛与体位相关 —— 仰卧时疼痛会加剧,而弯腰、侧卧、屈膝时则会有所缓解,这一点与胃病有明显区别。
李先生的病情虽处于早期,但治疗过程同样艰难。化疗期间,他频繁呕吐、头发大量脱落;手术后又出现了肠瘘并发症,肠道内的消化液泄漏到腹腔,引发剧烈疼痛。这些折磨让李先生陷入深深的焦虑,他时常担心:“癌症会不会复发?我还能活多久?”
胰腺癌的隐匿性让很多人错过最佳治疗时机,但只要细心观察,还是能发现一些早期预警信号。尤其是以下 7 类人群 —— 年龄超过 40 岁、长期吸烟、有胰腺癌家族史、肥胖、患有糖尿病或慢性胰腺炎的人,更要提高警惕,若出现以下症状,务必及时就医检查:
1黄疸
皮肤、眼白发黄,尿液颜色变深(如茶色),大便颜色变浅(如陶土色);
2上腹部不适或疼痛
隐痛、胀痛或持续性疼痛,可能放射至腰背部,体位改变时疼痛程度会变化;
3不明原因体重骤降
短时间内体重大幅下降,就算饮食规律也难以恢复;
4消化不良
 食欲减退、腹胀、恶心,或出现脂肪泻(粪便呈油脂状、量多且恶臭);
食欲减退、腹胀、恶心,或出现脂肪泻(粪便呈油脂状、量多且恶臭);
5新发糖尿病
无糖尿病家族史、非肥胖人群,突然确诊糖尿病,且血糖控制困难;
6持续乏力
不明原因的疲倦感,休息后仍无法缓解;
7间歇性低热
体温长期在 38℃以下,反复出现且没有明确的感染原因。
胰腺癌的发病与生活方式密切相关,想要降低风险,就要从源头规避以下不良习惯:
1戒烟限酒
吸烟会使胰腺癌风险增加 2-3 倍,酒精则会损伤胰腺,诱发慢性炎症;
2控制饮食
减少高脂、高糖、高盐食物摄入,多吃蔬菜、水果、全谷物,避免暴饮暴食;
3管理体重
肥胖会导致胰岛素抵抗,增加胰腺负担,建议通过运动维持健康体重;
4规律作息
长期熬夜会打乱内分泌,降低免疫力,增加癌症发病风险;
5定期筛查
高危人群(如家族史、慢性胰腺炎患者)应定期进行胰腺超声、肿瘤标志物(如 CA19-9)检测。
胰腺癌的常见治疗方案需根据肿瘤分期、患者身体状况及基因检测结果个体化制定,核心包括手术、化疗、靶向、免疫治疗及支持治疗,早期以根治性手术为主,中晚期多采用综合治疗。
1手术治疗(根治性核心手段)
手术是唯一可能治愈胰腺癌的方式,仅适用于肿瘤局限、未发生远处转移的患者(主要为 Ⅰ、Ⅱ 期)。
常用术式:胰十二指肠切除术(针对胰头癌,最复杂常用)、胰体尾切除术(针对胰体尾癌)、全胰切除术(适用于肿瘤范围广的患者)。
辅助治疗配合:部分患者术前需新辅助化疗缩小肿瘤(提升手术切除率),术后需辅助化疗降低复发风险。
注意事项:手术创伤大、难度高,可能出现胰瘘、胆瘘、腹腔感染等并发症,需严格评估患者心肺、肝肾功能。
2化疗治疗(基础综合手段)
化疗是胰腺癌各分期的重要治疗方式,可单独或联合其他疗法使用,核心作用是抑制肿瘤细胞增殖、控制病情进展。适用场景:术后辅助化疗(降低复发率)、术前新辅助化疗(缩小肿瘤)、晚期姑息化疗(延长生存期、缓解症状)。常用方案:以吉西他滨为核心,联合氟尿嘧啶类(5 - 氟尿嘧啶、卡培他滨)、奥沙利铂、伊立替康等药物;晚期二线治疗可采用氟尿嘧啶类 + 奥沙利铂 / 伊立替康方案。注意事项:可能出现骨髓抑制、胃肠道反应、神经毒性等副作用,需定期监测血常规、肝肾功能,及时调整剂量。
 3靶向治疗(精准针对性治疗)
3靶向治疗(精准针对性治疗)
靶向治疗针对肿瘤特定基因突变位点,疗效更精准、副作用相对较小,需通过基因检测明确靶点后使用。
适用人群:晚期胰腺癌患者,需检测 BRCA1/BRCA2、PALB2、EGFR 等基因状态。
常用药物:奥拉帕利(针对 BRCA1/BRCA2/PALB2 突变,用于维持治疗)、厄洛替尼(EGFR 抑制剂,联合吉西他滨一线治疗)、尼妥珠单抗(抗 EGFR 单抗,联合化疗使用)。
注意事项:用药前必须完成基因检测,避免盲目使用;需监测过敏反应、皮疹、腹泻等不良反应。
4支持治疗(全程辅助保障)
支持治疗虽不直接抗肿瘤,但可缓解患者症状、改善生活质量,贯穿治疗全程,尤其适用于中晚期患者。
核心目的:控制疼痛、改善消化功能、纠正营养不良、缓解心理压力。主要措施:疼痛管理(使用阿片类药物等规范止痛)、营养支持(肠内 / 肠外营养补充)、消化道症状缓解(止吐、止泻药物)、心理疏导(缓解焦虑抑郁)。
记住,身体从不会无缘无故 “报警”。那些被你忽略的小症状,或许就是生命发出的求救信号。关注身体变化,养成健康习惯,才是抵御 “癌症之王” 的最佳方式。




